![]()
Diagnose:
pHPT
Der pHPT wird durch die Bestimmung von Kalzium und Parathormon im Blut gesichert. Führendes Laborzeichen ist die erhöhte Kalziumkonzentration im Blut (Hyperkalzämie; Serumkalzium über 2,6 mmol/l), wobei mehrfache Bestimmungen empfehlenswert sind. Ein niedriges Serumphosphat findet sich nur bei der Hälfte der Patienten mit pHPT.
Die Bestimmung von Albumin und Kreatinin ist sinnvoll, um den Serumkalzium-Wert interpretieren zu können, der durch einen niedrigen Albuminwert oder einen Kreatininanstieg erniedrigt sein kann.
Findet sich eine erhöhte alkalische Phosphatase oder sind Knochenschmerzen vorhanden, sollte eine Röntgenuntersuchung der Hand erfolgen.
Eine Ultraschalluntersuchung des Bauches kann Nierensteine sowie eine Verkalkung des Nierenparenchyms (Nephrokalzinose) nachweisen oder auch eine heutzutage selten vorkommende Bauchspeicheldrüsenentzündung mit Kalkeinlagerungen als Folgeerkrankung eines pHPT.
Eine gutartige, familiär bedingte verminderte Kalziumausscheidung im Urin mit folgender Erhöhung der Kalziumkonzentration im Blut (benigne familiäre hyperkalzämische Hypokalziurie) kann durch die Bestimmung der Kalziumausscheidung im Urin über 24h ausgeschlossen werden.
Ein erhöhter Kalziumspiegel im Blut kann auch durch andere Erkrankungen hervorgerufen werden. Zu diesen gehören bösartige Tumoren, die einen hormonähnlichen Stoff bilden können, der strukturelle Ähnlichkeit mit dem Parathormon hat (PTH-related-peptide) und die gleichen laborchemischen Veränderungen und klinischen Symptome auslösen kann wie beim primären Hyperparathyreoidismus. Vor allem bei älteren Menschen muss nach Einnahme von Multihormonpräparaten, die Vitamin-D enthalten können, oder anderen Medikamenten, wie Antidepressiva (Lithium) oder (Thiazid-)Diuretika, gefahndet werden.
Differentialdiagnose der Hyperkalzämie (Reihenfolge nach Häufigkeit)
- Ektoper (=paraneoplastischer) Hyperparathyreoidismus bei malignen Tumoren mit und ohne Knochenmetastasen (Mamma-, Bronchial-, Nierenkarzinom, multiples Myelom, Leukämien, maligne Lymphome)
- Primärer Hyperparathyreoidismus
- Vitamin-D-Intoxikation
- Sarkoidose
- Immobilisation
- Hyperthyreose
- Addison-Krise
- Milchalkalisyndrom
- Nebenwirkung einer Therapie mit Thiaziden oder Lithium
sHPT
Die Diagnostik des sHPT stützt sich zunächst auf die gleichen Parameter, wie die der primären Erkrankung, nämlich die Bestimmung von Kalzium, Phosphat und Parathormon im Serum. Bei den meisten Patienten wird hier ein normaler Kalziumwert (Normokalzämie) bzw. ein erhöhtes Phosphat im Blut (Hyperphosphatämie) - je nach Behandlungsregime durch Diät, Phosphatbinder und Dialyse sowie eine Erhöhung des Parathormons zu erkennen sein. Die Parathormonbestimmung ist diagnostisch nicht so wertvoll wie beim pHPT, da alle Patienten mit Nierenfunktionsstörungen aufgrund der verlängerten Halbwertszeit des Moleküls einen erhöhten Parathormonwert haben. Parathormonspiegel, die mehr als das Zehnfache der Norm betragen, sprechen für einen schweren sekundären Hyperparathyreoidismus.
Einen hohen Stellenwert nehmen die Bestimmung der alkalischen Phosphatase und die Röntgenuntersuchung der Hand, der Schultereckgelenke und weiterer symptomatischer Skelettabschnitte ein.
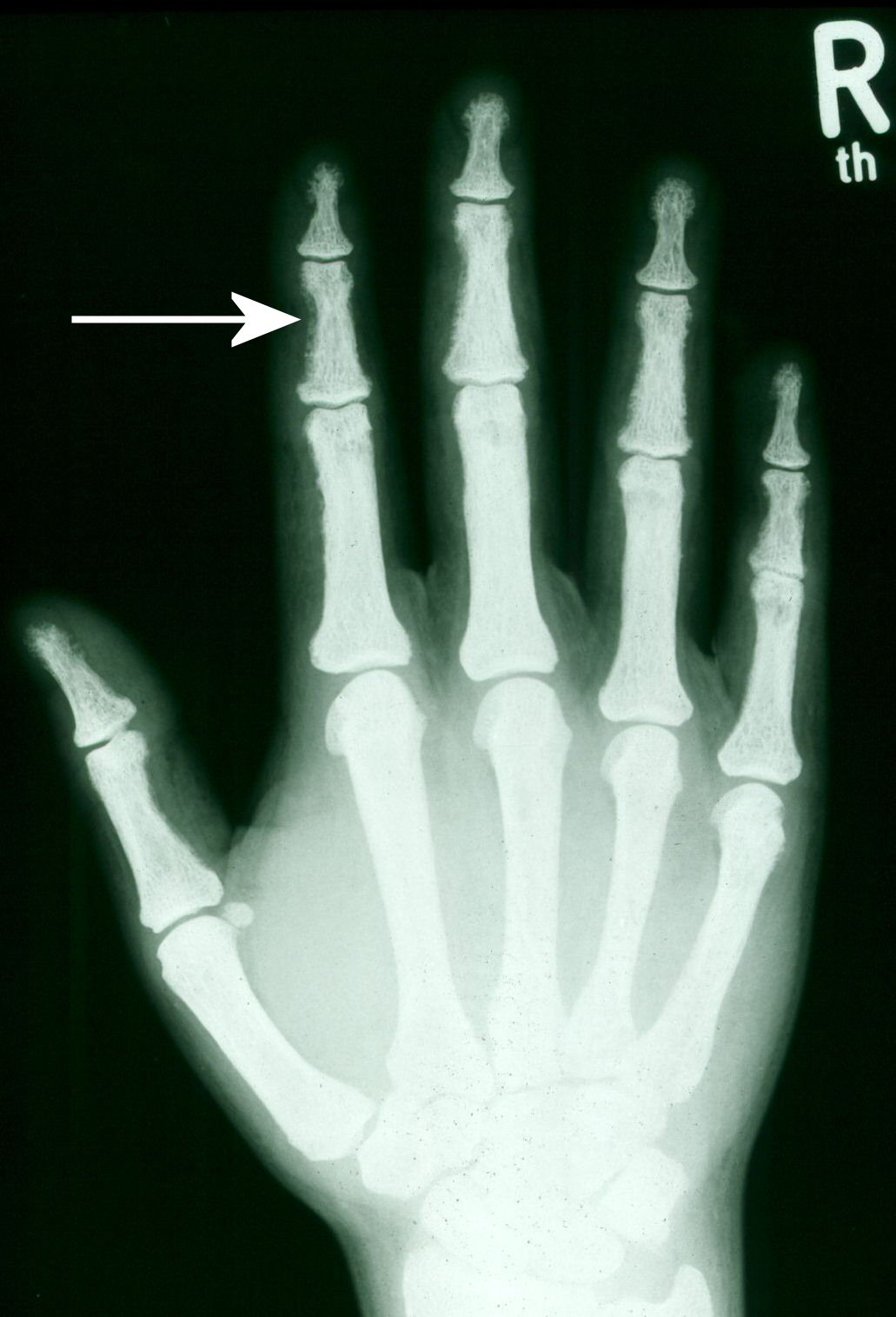
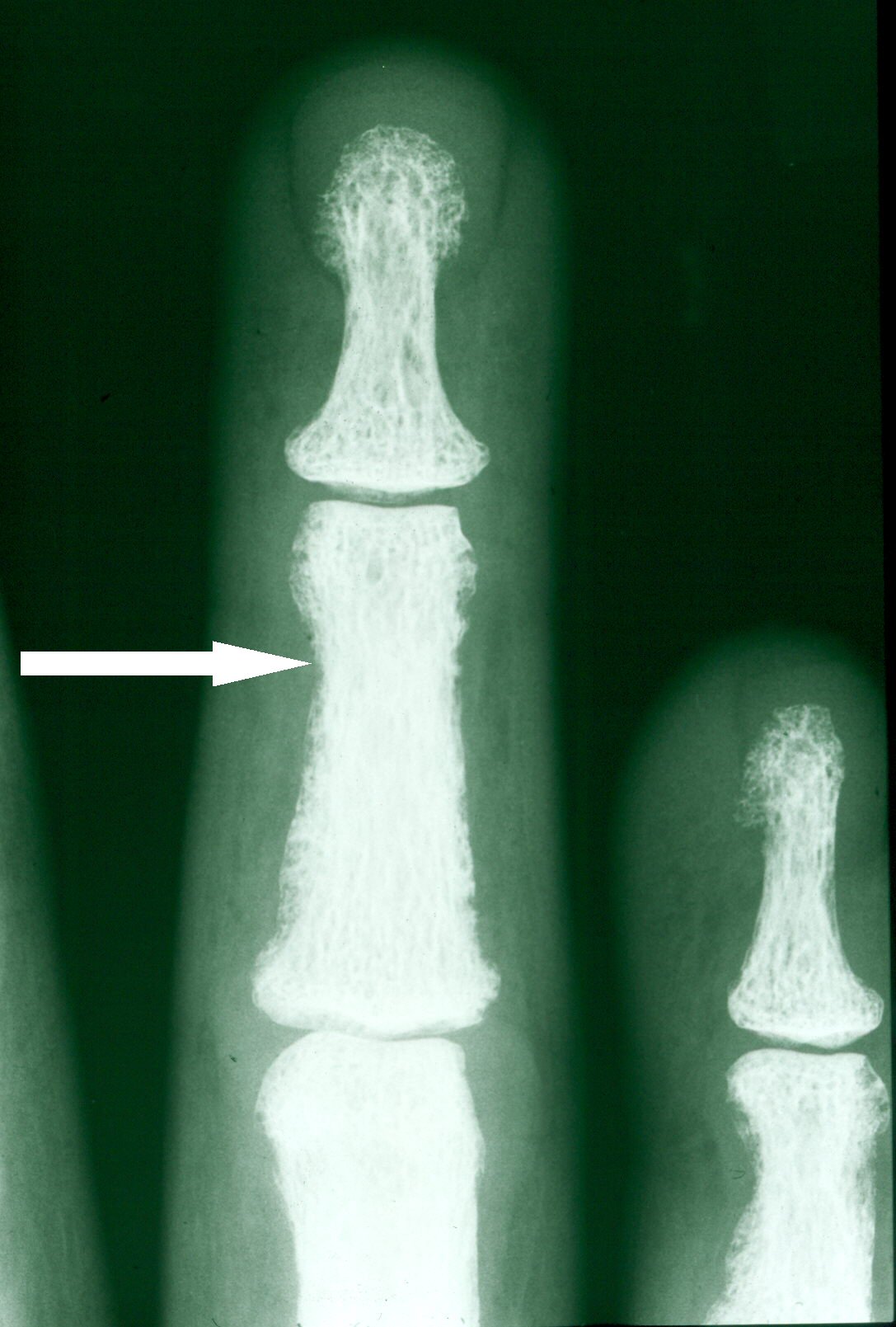
Abb.1. Röntgenuntersuchungen der Hand.
Pfeil = subperiostale Resorptionszonen
Die alkalische Phosphatase ist fast immer erhöht, bei fortgeschrittener Erkrankung um mehr als das Doppelte der Norm. Im Röntgenbild der Hand sind typische Veränderungen, nämlich subperiostale Resorptionszonen und Akroosteolysen zu sehen